SEMIOLOGÍA RESPIRATORIA: SÍNDROMES PLEUROPULMONARES
ÍNDICE
5. NEUMOTÓRAX
1. SÍNDROME DE CONDENSACIÓN
El parénquima pulmonar tiene una estructura heterogénea constituida por espacios aéreos separados entre sí por tabiques interalveolares; en condiciones patológicas puede hacerse homogénea, cuando los espacios aéreos se llenan de líquido o exudado, o cuando el pulmón pierde volumen y queda colapsado. El primer ejemplo corresponde al síndrome de condensación o consolidación (característico de neumonía) y el segundo a atelectasia.
Fisiopatología: inflamación del pulmón que compromete alvéolos, migración de PMN del torrente sanguíneo al espacio alveolar junto con líquido exudado del tejido enfermo. La permeabilidad de las vías aéreas de conducción son responsables de algunos hallazgos semiológicos característicos. En la atelectasia, el colapso alveolar se debe a obstrucción de un bronquio mediano-grande (reabsorción del aire pulmonar); relajación del pulmón por presencia de líquido o aire en el espacio pleural; cicatrización y compresión extrínseca.
Etiopatogenia: La etiología más común es la neumonía (infección del parénquima pulmonar). Otras causas de consolidación completa o incompleta incluyen a los tumores, hemorragias alveolares, edema pulmonar, neumonitis no infecciosa y atelectasias. La etiología de atelectasias por obstrucción incluye tumores bronquiales, cuerpos extraños, secreciones espesas o coágulos; por relajación incluye neumotórax o derrame pleural; por cicatrización incluye fibrosis pulmonar; por compresión extrínseca se observa en elevación diafragmática en PX con marcada distensión abdominal.
Manifestaciones clínicas: la expresión clínica de estos síndromes es muy variada, relacionada con la magnitud del parénquima pulmonar comprometido. El paciente puede presentar disnea con un patrón ventilatorio restrictivo (taquipnea e hipopnea). En la neumonía típica hay fiebre, dolor torácico punzante de costado y tos con expectoración herrumbrosas; en la neumonía neumocócica hay facies neumónica (eritema malar y herpes labial).
En la consolidación del vértice pulmonar por tumor de Pancoast-Tobias, el paciente puede referir omalgia (dolor en el hombro) y síndromes de excitación (de Pourfour de Petit) o de inhibición (de Claude Bernard-Horner) del sistema simpático, por compromiso de la cadena simpática cervical.
Los hallazgos son consecuencia de consolidación del parénquima transformándose en un medio adecuado para transmisión de sonido y vibraciones + permeabilidad de vías aéreas que transmite el sonido por la glotis y de la voz hasta la zona parenquimatosa consolidada. En el inicio y resolución de la consolidación se pueden auscultar estertores crepitantes por despegamiento de espacios aéreos enfermos.
 |
| Niño de 5 años con síndrome de condensación pulmonar y resolución de la neumonía a los 10 días. |
 |
| Atelectasia de lóbulo superior derecho |
 |
| Signo de Luftsichel: hiperclaridad paraaórtica creciente en RX tórax frontal por colapso de LSI. |
TIP INTERNEURONA PARA // Examen físico por neumonía típica:
- Palpación con reducción de la expansión pulmonar y aumento de vibraciones vocales en área comprometida.
- Percusión pulmonar con matidez o submatidez sobre área afectada.
-Auscultación con ausencia del murmullo vesicular, reemplazo por soplo tubario; auscultación de la voz con broncofonía, pectoriloquia, pectoriloquia áfona, egofonía.
TIP INTERNEURONA PARA // Examen físico por neumonía atípica:
- No hay síndrome de condensación característico; hay disociación entre manifestaciones clínicas floridas y los escasos o nulos hallazgos semiológicos.
- Es común la presencia de disnea, tos seca, fiebre escasa, cefalea, vómitos, diarrea, mialgias y deterioro del estado general.
-En la radiografía de tórax se pueden observar infiltrados de predominio en bases pulmonares.
En la atelectasia, un colapso pulmonar se pude detectar en la inspección como retracción del hemitórax afectado. Cuando su mecanismo es obstructivo habrá reducción de ventilación del área del pulmón comprometida con disminución de la expansión y menor excursión y reducción o abolición de vibraciones vocales. Puede encontrarse matidez con columna sonora. La ausencia o reducción del murmullo vesicular es característica (silencio auscultatorio). Cuando el mecanismo no es obstructivo, un bronquio permeable permite transmisión del sonido y aparece soplo tubario/glótico (atelectasia por compresión) o pleurítico, o anafórico (atelectasia por relajación + derrame pleural o neumotórax), así como puede haber pectoriloquia, efogonía o voz anfórica. Es posible la coexistencia de atelectasia con un derrame pleural.
2. SÍNDROME INTERSTICIAL
Enfermedades que afectan de forma más o menos difusa al parénquima pulmonar. En estas se compromete el intersticio pulmonar, espacios alveolares y vías aéreas pequeñas, denominándose también enfermedades difusas del parénquima pulmonar.
Etiología: agentes inorgánicos como en neumoconiosis (silicosis); agentes orgánicos como en alveolitis extrínsecas (exposición de proteínas de deposiciones o plumas de aves [pulmón del criador de aves]); sarcoidosis, fibrosis pulmonar idiopática, colagenopatías (AR, esclerosis sistémica), por fármacos (amiodarona, quimioterapéuticos).
 |
| Neumoconiosis por silicosis en trabajadores con exposición al cuarzo artificial. |
 |
| Mujer con pulmón de cuidador de aves. |
Manifestaciones clínicas: el síntoma fundamental es la disnea de esfuerzo progresiva que no se acompaña de ortopnea o disnea paroxística. En casos avanzados puede ser disnea en reposo. Es frecuente la tos seca. En el examen físico encontramos hipocratismo digital (dedos en palillos de tambor con uñas en vidrio de reloj) sobre todo en fibrosis pulmonar idiopática. La inspección, palpación y percusión no agregan datos relevantes pero útil para excluir otros síndromes (Ej. insuficiencia cardíaca).
TIP INTERNEURONA: en la auscultación pulmonar encontramos estertores crepitantes tipo velcro de timbre seco en la fase inspiratoria, en especial al final de la inspiración; no puede diferenciarse del producido por insuficiencia cardíaca u otras condiciones.
Exámenes complementarios:
-Radiografía simple de tórax frontal y lateral: su normalidad no excluye compromiso intersticial. Sus alteraciones típicas son patrón nodulillar o reticulonodulillar, a veces sumadas a otras de relleno alveolar (patrón intersticio-alveolar). Cuando el compromiso es generalizado hay imagen característica en panal abejas (panalización). Se puede observar, además, pérdida de definición de límites de hemidiafragmas y de la silueta cardíaca.
- Tomografía computarizada: método de elección diagnóstico para evaluar extensión y guía de biopsia pulmonar. Encontramos opacidades en vidrio esmerilado, engrosamiento septal, panalización y patrón en mosaico.
- Gases arteriales: hipoxemia con hipocapnia o sin ella; si son normales en reposo, medir saturación en una prueba de marcha de 6 minutos.
- Pruebas de función pulmonar: incapacidad ventilatoria restrictiva con disminución de la capacidad pulmonar total y caída de la difusión de CO.
El diagnóstico definitivo requiere fibrobroncoscopia con lavado bronquio-alveolar y biopsia pulmonar transbronquial o a cielo abierto.
3. SÍNDROME CAVITARIO
Utilizada por prevalencia de cavidades pulmonares tuberculosas en el pasado. Se hace referencia a una cavidad de >3cm, superficial, con contenido aéreo, paredes lisas y en comunicación con un bronquio.
Hoy día es excepcional realizar este diagnóstico semiológico. La situación habitual es el hallazgo radiológico de una cavidad con planteamiento de diagnósticos diferenciales en tres categorías:
A) Inflamatorias: granulomatosis de Wegener, sarcoidosis.
B) Neoplásicas: carcinoma broncogénico necrosado o metástasis necrosadas.
C) Infecciosas: absceso pulmonar, tuberculosis, micosis y parasitosis pulmonares.
 |
| Cavitaciones en granulomatosis de Wegener (ver más). |
 |
| Paciente con tuberculosis pulmonar. |
4. SÍNDROME DE RAREFRACCIÓN
Es característico en los pacientes con enfisema pulmonar y que tienen tórax en tonel; corresponde a la distensión permanente del parénquima pulmonar con atrapamiento de aire y ruptura de las paredes alveolares.
 |
| Tórax en Tónel |
Inspección: tórax aumentado de volumen, en inspiración permanente, con costillas horizontales y ángulo bicostal muy abierto; escasa o nula movilidad torácica.
Palpación: corrobora la disminución de movimientos respiratorios y vibraciones vocales disminuidas con disminución de los movimientos entre la inspiración y espiración sólo de 1-2cm, cuando al menos deben ser de 4-6cm.
Percusión: hipersonoridad corroborada por atrapamiento de aire como consecuencia de hiperdistensión pulmonar, línea de dermacación pulmonar entre sonoridad y región lumbar (línea de Mouriquand) está descendida incluso hasta el 10° - 11° espacio intercostal con huecos supraclaviculares hipersonoros.
Auscultación: ruidos respiratorios disminuidos, transmisión de la voz disminuida en ambos hemitórax, inspiración más corta con espiración entrando en juego los músculos accesorios; de ahí que el enfisema se ausculte prolongada la espiración. Frecuentemente se escuchan estertores roncantes, silbantes y piantes al final de la espiración (por obstrucción, edema, broncoespasmo) que son más evidentes en decúbito dorsal. En ocasiones se pueden auscultar estertores subcrepitantes.
5. NEUMOTÓRAX
Es la presencia de aire entre ambas hojas pleurales, lo que transforma la cavidad virtual en una real, pero ocupada por aire. Esto permite el colapso parcial o total del parénquima pulmonar por efecto de su elasticidad.
Se puede producir de forma espontánea (sin enfermedad pulmonar subyacente), o ser secundario a una enfermedad parenquimatosa. Otras ocasiones hay un antecedente de traumatismo o yatrogenia.
A) NEUMOTÓRAX ESPONTÁNEO PRIMARIO
Es un neumotórax primario que se observa clásicamente en hombres jóvenes, longilíneos, de hábito asténico y antecedentes de tabaquismo.
TIP INTERNEURONA: Presencia súbita de dolor torácico lateral que se incrementa con la respiración en una persona adolescente o joven, en reposo o durante actividad física, obliga a descartar neumotórax.
Fisiopatología y etiología: Presencia de bullas en el 89% de los casos, su ruptura espontánea sería responsable del origen del neumotórax (ruptura de bulla subpleural congénita). La presión transpulmonar de los ápices es mayor, lo que produce una sobredistensión alveolar y predisposición a ruptura; otra teoría es que los ápices representan áreas isquémicas en pacientes asténicos por la baja presión del sistema arterial pulmonar resultando en bullas y ampollas. La contribución del tabaquismo en la formación de bullas se desconoce.
Hay una estrecha relación con el síndrome de Marfan. El neumotórax bilateral es infrecuente, mientras que el homolateral es más elevada su frecuencia.
Cuadro clínico: El aire que entra por la cavidad pleural puede pasar al mediastino (neumomediastino) revelado en una radiografía de tórax lateral; puede disecar el tejido celular subcutáneo (enfisema subcutáneo) revelado durante la inspección, palpación y auscultación de tórax superficial y cuello. Hay disminución de la capacidad vital con incremento del gradiente alveolo-arterial de oxígeno con distintos grados de hipoxemia.
 |
| Signo del diafragma continuo en hemomediastino. |
Los neumotórax pequeños pueden ser asintomáticos o mostrar dolor tipo pleurítico (dolor en la región axilar de tipo punzante, con intensidad que aumenta a la respiración impidiendo la respiración profunda o la tos, puede propagarse al hombro homolateral [puntada de costado]). Pueden pasar inadvertidos y revelarse por radiografía frontal y en espiración forzada que genera colapso pulmonar (mostrando la pleura visceral).
Los neumotórax medianos envuelven todo el pulmón con una capa de aire más gruesa en el vértice que en las bases con cuadro clínico de dolor, disnea proporcional a la gravedad. En la exploración física durante la palpación hay aumento de sonoridad torácica, en la auscultación disminución de murmullo vesicular.
Los neumotórax completos muestran colapso total pulmonar, reducido a un muñón opaco en la radiografía del tamaño de un puño, ubicado en la región hiliar. Su cuadro clínico presenta dolor, disnea + abolición de vibraciones vocales, hipersonoridad a la percusión, ausencia de murmullo vesicular a la auscultación (+/-) soplo anfórico y anforofonía.
TIP INTERNEURONA: la anforofonía es un concepto dentro de la auscultación de la voz y es un tipo de voz percibida con un timbre metálico musical de resonancia de tipo anfórico (sonido auscultatorio que asemeja el sonido obtenido por soplar un cántaro vacío); el soplo anfórico se encuentra, además de neumotórax, en cavernas tuberculosas e hidroneumotórax y es un soplo tubario de intensidad débil, tono grave, timbre metálico como si se soplara un garrafón o ánfora/cántaro/vasija.
Los neumotórax pueden clasificarse como simples o complicados. Los complicados son los neumotórax a tensión, hemoneumotórax (aire y sangre en espacio pleural), pioneumotórax, neumotórax abierto.
Exámenes complementarios: el método de elección es la radiografía convencional, encontrando hiperclaridad ausencia de trama vascular, visualización del borde pulmonar. Las imágenes obtenidas en espiración pueden mostrar un neumotórax que no se ven en las tomadas a inspiración máxima. 20% se relacionan con derrame pleural en radiografía como claridad del neumotórax y opacidad del derrame pleural separados por línea horizontal (hidroneumotórax). La TAC se utiliza para DX diferencial con las grandes bullas enfisematosas, indicada únicamente en sospecha y duda diagnóstica por radiología.
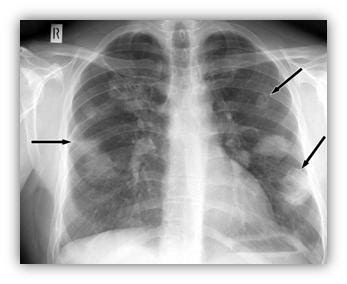
 |
| Radiografía de Neumotórax con la línea pleural en pulmón derecho. |
 |
| Signo del surco profundo en un neumotórax. |
TIP INTERNEURONA: el signo del surco profundo es la lucidez del ángulo lateral costofrénico en un paciente en decúbito supino con neumotórax.
Complicaciones:
- Neumotórax a tensión: cuando el aire alveolar entra al espacio pleural por solución de continuidad en pleura visceral (válvula unidireccional que permite entrada en cada inspiración, pero no la salida de aire). Son favorecidos por la tos, ventilación mecánica por presión positiva a final de espiración (PEEP) por aumento de presión en vía aérea. Su diagnóstico es por examen físico antes de esperar radiografía para confirmación (desplazamiento del mediastino al lado opuesto, descenso de hemidiafragma homolateral y aumento de espacios intercostales).
TIP INTERNEURONA: el neumotórax hipertensivo, en minutos aumenta la presión intratorácica, disminuye retorno venoso por lo que disminuye el volumen minuto, causa hipotensión, shock y, eventualmente, la muerte. Se manifiesta por signos de neumotórax completo + dificultad respiratoria severa, palidez, sudoración e hipotensión evolucionando a paro cardiorrespiratorio.
- Edema pulmonar por reexpansión: poco frecuente, y es observada luego de un drenaje de neumotórax o derrame pleural, o después de la resolución de una atelectasia; cuadro clínico de signos de insuficiencia respiratoria aguda con hipoxemia e infiltrados radiológicos.
- Pérdida de aire persistente (fístula broncopleural): se observa en pacientes con enfermedades pulmonares subyacentes (enfisema bulloso).
- Hemotórax: complicación que acompaña al neumotórax traumático.
6. DERRAME PLEURAL
Es la acumulación anormal de líquido en el espacio pleural, que normalmente contiene hasta 25ml de líquido.
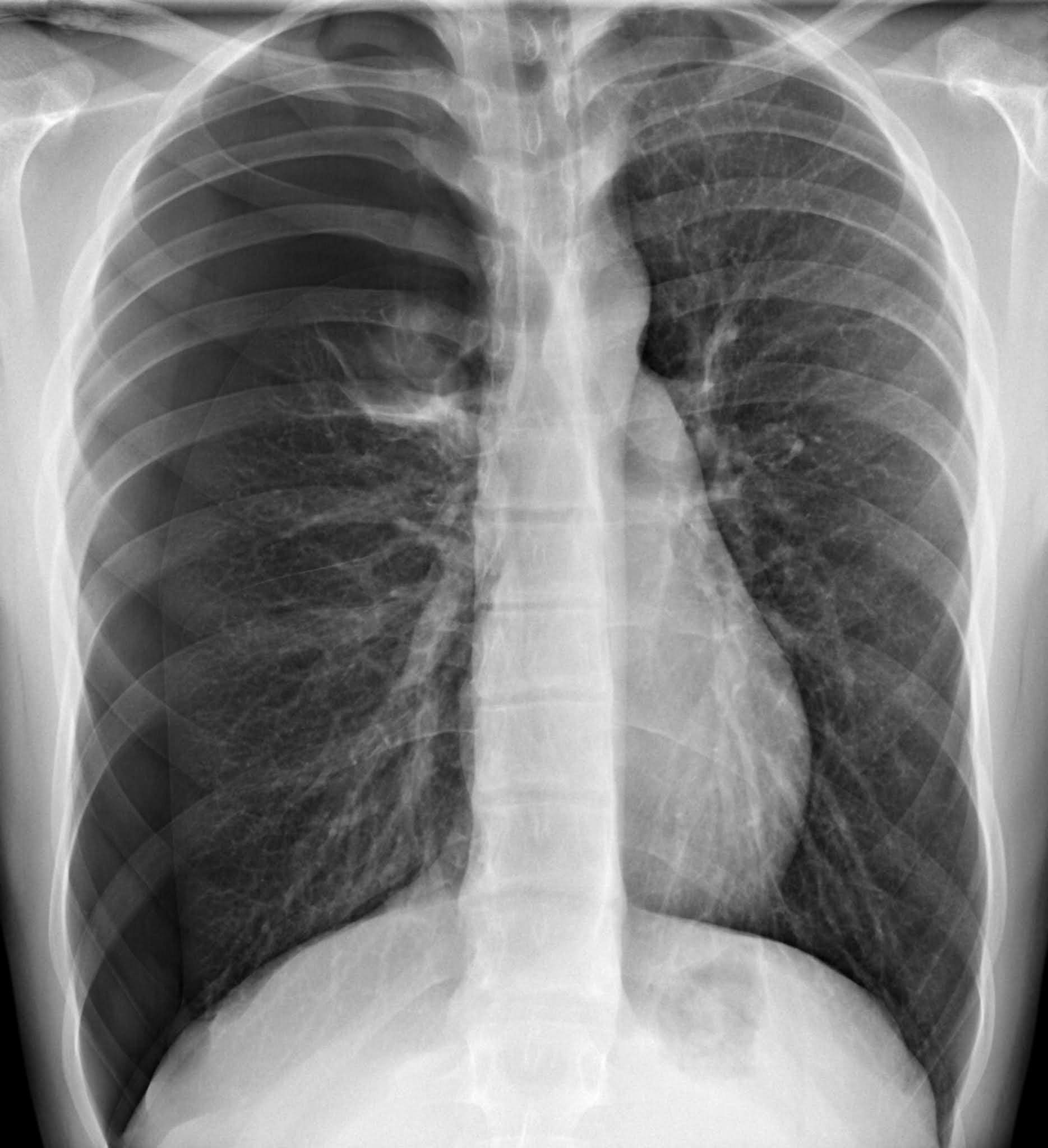
 |
| Radiografía de un derrame pleural. |
Fisiopatología: la pleura parietal recibe sangre de los capilares de arterias intercostales cuya presión hidrostática es de 30 cmH2O similares a otros capilares sistémicos. La presión en el espacio pleural es subatmosférica de -5cm H2O; por lo tanto ,la presión hidráulica neta que arrastra líquido de los capilares de la pleura parietal al espacio pleural es de +35 cmH2O.
La sangre de la pleura visceral provienen de los capilares arteriales pulmonares, cuya presión es de 11 cmH2O con presión hidráulica de 16 cmH2O que tiende a arrastrar también líquido al espacio pleural. Hay que recordar que la pleura visceral es más vascularizada que la parietal, por lo tanto la capacidad de reabsorción de la visceral es mayor que la capacidad de trasudación de la pleura parietal.
El aumento de la presión hidrostática en los capilares de la pleura visceral o disminución de presión oncótica en plasma determinan acumulación de líquido de forma pasivo en el espacio pleural. El estadio de superficie de membrana pleural y drenaje linfático alterados pueden provocar un exudado. Por lo tanto, hallazgo de trasudado hace pensar en enfermedad sistémica y el de un exudado en una enfermedad que afecta directamente la pleura.
Etiología: se dividen en trasudados y exudados. La primera tiene como causas comunes la insuficiencia cardíaca derecha o bilateral, cirrosis hepática, alteraciones renales, pericarditis, entre otros; la segunda tiene como causa infecciones como neumonías, tuberculosis, tumores primarios o broncogénico, tromboembolia pulmonar, fármacos (nitrofurantoína, hidralazina, procainamida, hidantoína), traumatismos, radioterapia, amiloidosis, artritis reumatoide, sarcoidosis, esclerodermia, LES, Wegener, entre otras.
TIP INTERNEURONA: la etiología de trasudados que aumenta la presión hidrostática frecuentemente es la insuficiencia cardíaca, pericarditis constrictiva; y la que disminuye la presión oncótica por hipoalbuminemia son el síndrome nefrótico (anasarca por hiperaldosteronismo secundario), cirrosis hepática.
Cuadro clínico: los derrames pequeños suelen ser asintomáticos y accidentales por radiografía de tórax o presentar disnea proporcional a la gravedad y causa (más intensa en insuficiencia cardíaca), tos seca e irritativa por inflamación pleural y estimulación bronquial a la compresión, y dolor pleural intenso, punzante de costado que empeora con la tos, estornudo, respiración profunda y movimientos bruscos. Solo existe inervación en la pleura parietal.
Examen físico: cuando es muy pequeño es difícil de detectarlo por semiología hasta que adquiere mayor volumen y encontramos:
- Inspección: hemitórax afectado con menos movilidad, respiración superficial, taquipnea e hipopnea por dolor asociado o derrame voluminoso.
- Palpación: frote en caso de pleuritis y derrame pequeño, abolición de vibraciones vocales en derrame de mayor magnitud.
- Percusión: matidez del hemitórax comprometido; hay signo del desnivel cuando la matidez se desplaza con la postura en derrames libres.
- Auscultación: disminución o ausencia de murmullo vesicular; condensación secundaria a compresión por derrame como soplo pleurítico, pectoriloquia áfona y egofonía.
TIP INTERNEURONA: el triángulo de Rocco es un área de matidez en el dorso, en el lado opuesto al derrame pleural (zona mate contralateral al derrame); el triángulo de Garland es una zona hipersonora ipsilateral al derrame; la curva o línea parabólica de Damoisseau es una convexidad superior obtenida por percusión mientras que el signo de Damoisseau es radiológico, y ambos marcan el límite del derrame.
 |
| Semiología pulmonar - percusión. |
 |
| 1. Triángulo de Garland, 2. Triángulo de Rocco, 3. Parábola de Damoisseau o línea de Ellis, 4. Zona de Skoda |
 |
| Signo del menisco en derrame pleural. |
TIP INTERNEURONA: en la auscultación de la voz la pectoriloquia es la percepción de la voz superficialmente y a la vez perfectamente articulada encontrándose en cavernas pulmonares, consolidación pulmonar y parte alta de derrames pleurales. La pectoriloquia áfona se diferencia en que el paciente al pronunciar palabras susurradas o cuchicheadas, se distinguen claramente sobre la pared torácica. La egofonía es una voz de cabra, temblorosa o entrecortada en el borde superior del derrame. No confundir con la broncofonía que encontramos en un síndrome de condensación.
Exámenes complementarios: Radiografía de tórax postero-anterior y lateral, que si es negativa o dudosa pedir radiografía de tórax en decúbito lateral, que si también es negativa o dudosa se pide ecografía pleural o, menos útil, la TAC. En una radiografía encontramos opacidad que borra el contorno diafragmático y tiene una concavidad superior. Si el derrame es >1,500 ml hay desplazamiento mediastínico al lado opuesto; cuando el derrame es <200 ml (pequeño) hay obliteración del seno costofrénico posterior en una RX lateral. En la RX en decúbito lateral vemos desplazamiento de líquido hacia la zona declive y aclaramiento de la base. La ecografía pleural permite detectar derrames de escasa cantidad (10ml); TAC torácica para distinguir lesiones parenquimatosas y pleurales.
TIP INTERNEURONA: puede ser bilateral el derrame cuando hay anasarca (insuficiencia cardíaca, cirrosis, hipoalbuminemia). Los derrames intercisurales tienen forma fusiforme o redondeada, y se confunden con afectación parenquimatosa; frecuentes en insuficiencia cardíaca.
7. ¿CÓMO CITO ESTE ARTÍCULO PARA MIS TRABAJOS?
Medina I., Síndromes Pleuropulmonares: Semiología [Internet]. México: Interneuronamed; 2021 jul. [Consultado - Revisado]. Disponible en: https://interneuronamed.blogspot.com/2021/10/sindromes-pleuropulmonares.html
Modificar la sección de "[Consultado - Revisado]" con la fecha de hoy como alguno de los ejemplos siguientes:
1. [Revisado 01 jul 2021]
2. [Consultado 01 jul 2021]



