CUIDADOS INMEDIATOS Y MEDIATOS EN EL RECIÉN NACIDO
ÍNDICE
3. EXPLORACIÓN FÍSICA COMPLETA DEL RECIÉN NACIDO
¡Bienvenidxs!, soy Interneuronamed, en esta entrada del blog retomaremos los cuidados mediatos e inmediatos en la sala de parto, donde el objetivo primario del cuidado inmediato es apoyar la función respiratoria y circulatoria durante la transición de la vida intrauterina a la extrauterina para asegurar un intercambio gaseoso pulmonar efectivo. La bibliografía es parte de los lineamientos de la NOM-007-SSA2-2016 y del libro Pediatría, Martínez.
Sígueme en mis redes sociales (Twitter, Facebook, YouTube, Instagram) como @Interneuronamed, donde encontrarás resúmenes de medicina y más cosas que interesarán. !No olvides ir hasta el final de la página para seguirme a través de Google y recibir nuevas actualizaciones del blog!.
1. CUIDADOS INMEDIATOS
A) REANIMACIÓN NEONATAL Y ASFIXIA
PERINATAL
Dentro de los primeros cuidados inmediatos tenemos a la reanimación neonatal (VER AQUÍ) y el abordaje de la asfixia
perinatal (VER AQUÍ), que se encuentran en sus respectivas entradas del blog
donde se detallan ampliamente.
B) ATENCIÓN A LA PERSONA RECIÉN
NACIDA
La atención del RN vivo implica
asistencia en el momento del nacimiento, así como consulta de revisión entre
los 3-5 días posteriores al nacimiento, y la segunda a los 28 días posteriores
al nacimiento. Como regla, todo hospital debería, además de reanimación
neonatal realizar la valoración de Apgar y de Silverman Anderson.
 |
| Escala de Apgar |
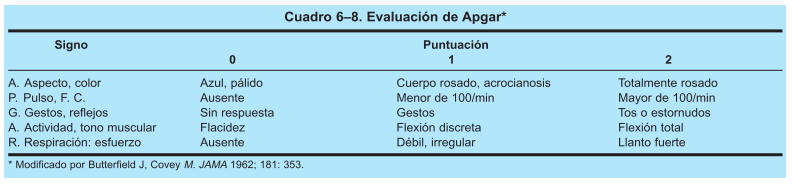 |
| Evaluación del Apgar |
 |
| Escala de Silverman Anderson |
- Pretérmino: al que ocurre antes de las 37 semanas completas (menos de 259 días) de gestación.
- Término: al que ocurre entre las 37 semanas y menos de 42 semanas completas (259 a 293 días) de gestación.
- Postérmino: al que ocurre a las 42 semanas completas o más (294 días o más) de gestación.
2. CUIDADOS MEDIATOS
A) MANEJO EN SALA DE PARTOS
Después del proceso de
reanimación neonatal o después de la estabilización de Asfixia Perinatal (APN,
VER AQUÍ), se harán los siguientes cuidados mediatos:
- Ligadura del cordón umbilical
con pinza o cinta umbilical y su profilaxis con Isodine.
 |
| Ligadura del cordón umbilical |
- Profilaxis oftálmica para la prevención de oftalmopatía purulenta con antibiótico local: gotas de
cloranfenicol o neomicina; en algunos países se prefiere el ungüento de
eritromicina por la capacidad de prevenir conjuntivitis por la Chlamydia
trachomatis.
 |
| Conjuntivitis por Clamidia trachomatis. |
- Prevención de cuadros
hemorrágicos con la aplicación de vitamina K, 1mg intramuscular; también se
puede administrar vía oral, aunque su uso no se ha generalizado.
- Ya no se realiza de rutina la
evaluación de permeabilidad rectal con termómetro ni permeabilidad esofágica
con una sonda orogástrica. Este último solo en caso de sospechar problema a
nivel esofágico con antecedente de polihidramnios o datos clínicos después del
nacimiento.
- Identificación del RN para su
traslado; tomar huellas del RN y de la madre. En algunos países se prefiere
guardar muestra de sangre para evaluar ADN, en caso de algún litigio.
- Una exploración física inicial,
rápida e intencionada para corroborar la integridad y ausencia de
malformaciones y traumatismo obstétrico.
- El aspirado o lavado gástrico NO
se usa, salvo en caso de sospechar obstrucción digestiva alta (>30ml de
líquido en estómago, líquido amniótico con meconio, sangre u olor fétido).
TIP INTERNEURONA: la
NOM-007-SSA2-2016 elimina prácticas de rutina, a menos que exista indicación
médica, de aspiración de secreciones con sonda, lavado gástrico, ayuno,
administración de soluciones glucosadas VO y/o fórmula láctea, uso de biberón y
separación madre-hija/o.
B) MANEJO EN LA SALA DE CUNEROS:
- Lo recibe la enfermera, quien
corrobora sexo e identificación.
- Se reevalúan sus condiciones y
se define el manejo o procedimientos especiales a seguir.
- Verificar que su expediente
esté completo.
- Colocar en una cuna térmica,
cuna abierta o incubadora, según indicaciones médicas. Esto puede requerirse según
al algoritmo de reanimación neonatal (VER AQUÍ).
- Se le deja en posición
horizontal y decúbito dorsal o en posición lateral.
 |
| Decúbito dorsal o supino. |
- Se realiza somatometría que
incluya peso, talla y perímetro cefálico.
- La práctica del baño no es
indispensable, hay que recordar el papel protector del unto sebáceo, de ser
necesario, se hará una limpieza superficial con torundas y agua estéril tibia,
o bien con aceite y algodón. Esto NO es urgente y puede esperar hasta la
estabilización del paciente.
- La higiene y técnicas de
asepsia y antisepsia son indispensables para el manejo del RN. Se debe utilizar
ropa limpia y lavado de manos estrictos antes y después del manejo del RN,
incluso el uso de batas estériles cuando se considere pertinente, cada RN
tendrá su propio termómetro y estetoscopio.
En la sala de cuneros también
debe haber una segunda exploración física, más completa que la que se realizó
en la sala de parto, la cual debe incluir el cálculo de edad gestacional. Tiene
que ser general y sistematizada, en búsqueda de patologías en forma
intencionada, para normar la conducta a seguir.
Edad gestacional: periodo transcurrido desde el primer día de la última menstruación normal en una mujer con ciclos menstruales regulares, sin uso de anticonceptivos hormonales; con fecha de última menstruación confiable, hasta el nacimiento o hasta el evento gestacional en estudio. Se expresa en semanas y días completos.
Debemos tomar en cuenta la etapa de adaptación o de transición del RN que consta de 3 periodos:
1) REACTIVIDAD INICIAL: primeros
30-60 min de vida, el RN tiene una actividad motora intensa, movimientos de
succión y deglución, temblores finos de extremidades y mandíbula, cierre y
apertura de párpados, movimientos oculares rápidos, reflejo espontáneo de Moro,
FR hasta de 100/min, FC hasta 180-200/min para disminuir hasta menos de 60 y
160/min respectivamente. Se puede prolongar en trabajo de parto anormal, RN
enfermos y prematuros sanos.
2) TRANQUILIDAD O SUEÑO: después
de los primeros 30-60min donde el RN puede permanecer dormido, con disminución
de la actividad motora, pero responde a estímulos de forma brusca y la FC se
regula entre 120-140lpm.
3) REACTIVIDAD TARDÍA: ocurre
entre las 2 y 6 horas de vida, donde se reanuda la actividad motora, hay
taquicardia, taquipnea, producción de moco y eliminación de meconio. Este
periodo puede ir desde ser breve hasta las 15h de vida.
Los parámetros para decidir el
área a donde se derivarán los RN son la edad gestacional, relación peso/edad
gestacional, una transición exitosa en las primeras horas de vida o en su
defecto la necesidad de reanimación neonatal. El traslado será indicado por el
médico cuando lo crea conveniente y siempre debe ir acompañado de una
enfermera.
C) ALOJAMIENTO CONJUNTO: Los RN
idealmente deben estar en el mismo cuarto que la madre, ya que permite el
acercamiento y favorece el vínculo afectivo de madre e hijo, fomenta lactancia
materna, ofrece mayor seguridad y confianza a la madre y en forma secundaria,
disminuye la carga de trabajo al personal de enfermería. El alojamiento
conjunto se hará para los RN que hayan superado el período de transición y la
madre esté capacitada para atenderlo y vigilarlo; también para RN del programa
de puerperio de riesgo bajo.
Alojamiento conjunto: ubicación y convivencia de la persona recién nacida y su madre en la misma habitación para favorecer el contacto inmediato y permanente, así como la práctica de la lactancia materna exclusiva.
TIP INTERNEURONA: Se debe vigilar
estrechamente por lo menos durante 24h a todo RN que haya recibido maniobras de
reanimación neonatal, productos a pretérmino o postérmino. En alojamiento
conjunto, se debe vigilar y tomar signos vitales al RN por lo menos una vez por
turno (cada 8 horas) y evitar que esté en decúbito ventral o prono (boca abajo) para reducir
riesgo de muerte súbita.
En esta área se serán examinados
cada 24 horas hasta su egreso. Por parte del personal de enfermería, se
registrará cada 4h la temperatura, frecuencia cardíaca (FC) y respiratoria (FR).
El baño será diario por la enfermera o la madre, a quien se le enseñará la
técnica del baño, tomar la temperatura, cambiar pañales y aspectos
fundamentales de la lactancia como la limpieza, cuidado de los pezones y
posición del amamantamiento.
TIP INTERNEURONA: Debemos
fomentar la lactancia materna a libre demanda y sólo se permitirá alimentación
mixta (seno materno y sucedáneo) en condiciones especiales y justificadas. Se
contraindica la alimentación al seno materno en caso de infecciones o
enfermedades maternas graves o cuando la madre tome algún medicamento con
efectos secundarios importantes. La norma menciona que se debe iniciar la
lactancia materna exclusiva a libre demanda dentro de los primeros 30 minutos
de vida del RN; se promueve la lactancia exclusiva durante los primeros 6 meses
y de forma complementaria hasta el segundo año de vida. Durante la lactancia,
vigilar estrechamente la prescripción y uso de medicamentos administrados a la
madre.
Los criterios para egresar a los
pacientes son: control adecuado de la temperatura, buena succión, que hayan
evacuado y orinado, que no tengan anormalidades en la exploración y que la
madre esté dada de alta. Indicar acudir al médico familiar o pediatra para una
nueva revisión dentro de los 7 primeros días de vida para vigilar pérdida de
peso, ictericia severa y detección oportuna de algún problema.
TIP INTERNEURONA: Recordar que un
15% de RN no evacuan ni orinan en las primeras 24 horas. Evitar el ayuno por
más de 4 horas a menos de que exista indicación.
D) PROCEDIMIENTOS ESPECIALES
La circuncisión no tiene
indicación médica definitiva, la norma menciona evitar la circuncisión como
práctica rutinaria. En caso de solicitarla los padres, se les explicará los
riesgos y beneficios de esta, las cuales incluyen hemorragia, infección, trauma
quirúrgico y complicaciones tardías como estenosis del meato y ulceración. Está
contraindicada de forma absoluta en caso de hipospadias, genitales ambiguos o
diátesis hemorrágica.
 |
| Hipospadias |
En México, dentro de las
inmunizaciones, es obligatoria la vacuna BCG y contra hepatitis B antes del
alta del RN. También se realiza un tamiz metabólico para descartar
hipotiroidismo congénito, hiperplasia suprarrenal congénita, fenilcetonuria,
deficiencia de biotinidasa y galactosemia; se toma una muestra por punción del
talón entre los 3 y 5 días de vida. En condiciones ideales, se debe hacer un
tamiz más amplio, incluyendo fibrosis quística, hemoglobinopatías, entre otros.
TIP INTERNEURONA: En la NOM-007-SSA2-2016
menciona la realización de toma de muestra para el tamiz neonatal a partir de
las 72 horas de vida hasta los 5 días de vida.
En los países avanzados es
frecuente, e incluso obligatorio, investigar hipoacusia en RN sanos, primero a
través del método de emisiones otoacústicas y corroborado con el uso de
potenciales evocados. Esto es obligatorio en RN egresados de unidad de cuidados
intensivos neonatales (UCIN), RN con malformaciones faciales o antecedentes de
hipoacusia en la familia.
Se debe determinar grupo, Rh y
Coombs directo al RN, si la madre es Rh negativo. Se realizará grupo y Rh si la
madre es O positivo; esto es discutible ya que no es posible predecir si habrá
ictericia por incompatibilidad ABO ni su intensidad, pero puede ser útil para
vigilancia en particular si el RN se egresa en las primeras 12-24h del
hospital.
Prueba de antiglobulina humana (prueba de Coombs): ensayo de aglutinación en el que se emplean anticuerpos contra la gamaglobulina humana, que permite demostrar la presencia o ausencia de anticuerpos adheridos a un antígeno de la membrana del eritrocito.
TIP INTERNEURONA: La
NOM-007-SSA2-2016 menciona que las madres Rho (D) negativas con RN Rho positivo
y pruebas de Coombs indirecta negativa, se les aplicarán 300mcg de globulina
inmune anti-Rho, dentro de las primeras 72 horas posparto o cuando se realice
otro evento obstétrico o procedimiento invasivo capaz de ocasionar hemorragia
feto-materna y que pueda condicionar en la madre inmunización al antígeno “D”.
La norma recomienda investigar
rutinariamente en el RN de madre Rh negativa que se sospeche riesgo de
isoinmunización, el grupo ABO, factor Rho (D), su variante débil Du y la prueba
de antiglobulina directa o prueba de Coombs así como BH completa y medición de
bilirrubinas.
Antes de dar de alta a la madre,
debe conocer el manejo de su RN, cuándo tiene que acudir al médico y la
importancia de la lactancia materna e inmunizaciones. Las principales
recomendaciones a la madre son: manejo del RN con higiene estricta (lavado de
manos antes de tocarlo, empleo de ropa limpia, aseo de pezones con agua tibia
sin jabón antes de amantarlo, baño diario); biberones bien lavados y hervidos
en caso de tener que utilizarlos; no es recomendable el uso de talco o crema
sobre la piel del RN; el cordón umbilical se limpia con “toques” de alcohol o
mertiolate blanco como medida antiséptica para su momificación y
desprendimiento temprano, continuar por 2-4 días después de caído; no se
recomienda vendaje abdominal porque dificulta la respiración y favorece el
vómito; el arropamiento no debe ser excesivo y dependerá de la temperatura
ambiente; el RN debe dormir boca arriba para disminuir el riesgo de SX de
muerte súbita.
TIP INTERNEURONA: La
NOM-007-SSA2-2016 menciona que se debe orientar a la madre y a su pareja o
familiar sobre los cuidados del RN, técnica de lactancia materna exclusiva,
signos y síntomas de alarma del RN (succión e ingesta adecuada, micción y
evacuación presente, estado de alerta, fiebre, ictericia, apnea, cianosis,
dificultad respiratoria, llanto inconsolable, crisis convulsivas, vómito,
distensión abdominal e hipotermia), signos y síntomas de alarma de la madre
(fiebre, hemorragia, cefalea persistente), que ameritan atención médica
urgente.
No hay evidencia para recomendar
baños de sol para prevenir ictericia. Hay que indicarle a la madre algunos
signos pueden ser normales, como tos, estornudos (sin escurrimiento),
obstrucción nasal que se resuelve con gotas de té de manzanilla, hipo que cede
de forma espontánea, regurgitación ocasional.
Los cólicos se observan después
de la primera o segunda semana de edad, en particular por la tarde o noche, y
se manifiestan por llano súbito y desesperado, flexión de extremidades,
congestión facial, palidez peribucal, abdomen distendido y tenso, con mejoría
al evacuar o expulsar los gases.
TIP INTERNEURONA: Hay que evitar
al máximo el uso de anticolinérgicos, explicar a la madre que los cólicos no
son peligrosos y que ceden con el tiempo. Debe acudir al médico o urgencias si
el RN presenta dificultad respiratoria, vómito, diarrea, fiebre, ictericia
importante, cianosis, rechazo al alimento, sangrado, ausencia de micciones o
evacuaciones.
3. EXPLORACIÓN FÍSICA COMPLETA DEL RECIÉN NACIDO
ASPECTO GENERAL: estado de
maduración, estado de alerta, de nutrición, actividad, llanto, coloración,
presencia de edema, evidencia de dificultad respiratoria, postura, examen
antropométrico y otros elementos que permitan considerar sano o no a la persona
recién nacida.
PIEL: color, consistencia, hidratación, evidencia de tumores, lesiones, erupciones, presencia de vérmix caseosa y valorar si está teñida de meconio, uñas.
 |
| Neonato con meconio. |
CABEZA Y CARA: tamaño, forma,
fontanelas, líneas de suturas, implantación de cabello, simetría y dismorfia
faciales.
OJOS: presencia y tamaño del
globo ocular, fijación visual, nistagmus, presencia/ausencia de infecciones,
edema conjuntival, hemorragia, opacidades de córnea y cristalino, reflejos
pupilares, retina, distancia entre ambos ojos y lagrimeo.
OÍDOS: tamaño, forma, simetría e
implantación, presencia/ausencia de apéndice preauricular, fístulas,
permeabilidad de conducto auditivo externo y reflejo cocleopalpebral por
palmada.
NARIZ: permeabilidad de fosas
nasales, presencia/ausencia de secreciones anormales y depresión del puente
nasal.
BOCA: Presencia de fisuras de
labio y/o paladar, quistes de inclusión, brotes dentarios y sialorrea, forma y
tamaño de la lengua.
CUELLO: movilidad y presencia de
masas tumorales, permeabilidad esofágica, presencia y tamaño de tiroides y
presencia/ausencia de fístulas.
TÓRAX: forma, simetría de areolas
mamarias, evidencia de dificultad respiratoria, frecuencia y tipo de respiración,
percusión y auscultación con entrada bilateral de aire en campos pulmonares.
CARDIOVASCULAR: frecuencia y
ritmo cardiaco, presencia y/o ausencia de soplos, cianosis, frémito palpación
de los pulsos en las cuatro extremidades y, en su caso, medición de presión
arterial.
ABDOMEN: forma, volumen,
concavidad, masas palpables, megalias, presencia de hernia o eventración,
presencia/ausencia de peristaltismo y características del cordón umbilical
(presencia de dos arterias y una vena).
 |
| Anatomía del cordón umbilical. |
GENITALES: anomalías y
características de los órganos genitales masculinos o femeninos. En los
hombres: implantación del meato urinario, presencia, tamaño y localización
testicular, coloración. En las mujeres: presencia de secreción vaginal y tamaño
del clítoris.
ANO: permeabilidad y
localización.
TRONCO Y COLUMNA VERTEBRAL:
Integridad, continuidad y presencia/ausencia de masas.
EXTREMIDADES: integridad,
movilidad, deformaciones, posiciones anormales, fracturas, parálisis y luxación
congénita de cadera, pulsos periféricos, llenado capilar.
 |
| Maniobras de Barlow y Ortolani. |
ESTADO NEUROMUSCULAR: reflejo de
Moro, glabelar, búsqueda, succión, deglución, prensión palmar y plantar, marcha
automática, tono, reflejos osteotendinosos y movimientos anormales.
 |
| Reflejo del Moro. |
4. ¿CÓMO CITAR ESTE ARTÍCULO?
Medina I., NOM 007 De los Cuidados Mediatos e Inmediatos: ENARM 2021 [Internet]. México: Interneuronamed; 2021 jul. [Consultado - Revisado]. Disponible en: https://interneuronamed.blogspot.com/2021/11/cuidados-mediatos-inmediatos.html
Modificar la sección de "[Consultado - Revisado]" con la fecha de hoy como alguno de los ejemplos siguientes:
1. [Revisado 01 jul 2021]
2. [Consultado 01 jul 2021]



